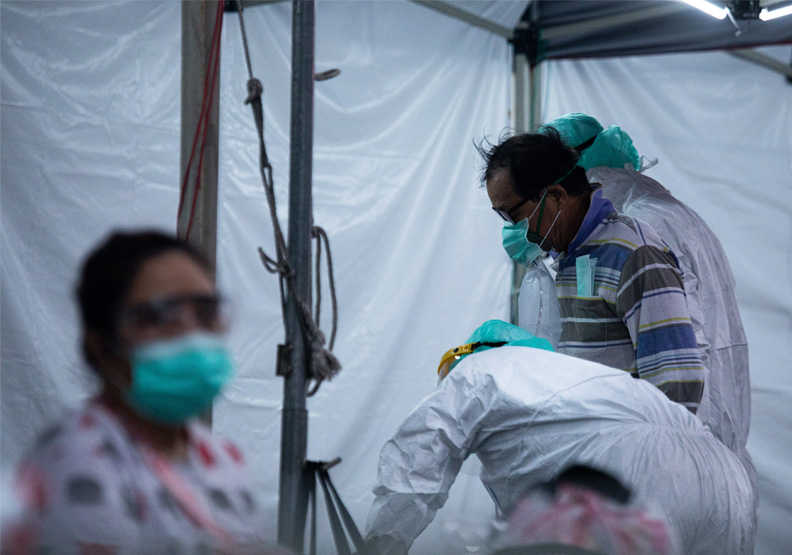
原以為經過一個月後,死後被確診或在家猝死案例會減緩,沒想到仍陸續傳出噩耗。6月9日晚間,欣傳媒總監林芳怡因喘不過氣,打119,「在救護車上過世」後被確診,讓親友錯愕哀慟。為何這株病毒會讓確診者來不及防備?民眾該如何是好?
新竹台大分院院長(涵蓋新竹、竹東、竹北生醫醫院)、台大醫學院內科教授、胸腔重症權威余忠仁提出中肯建議。

以下即是他接受《遠見雜誌》專訪的內容摘要(第一人稱):
最近,大家很關注台灣新冠確診者死亡率3%,超過全球平均數(2.1%)一事。其實,初期死亡率偏高是必然的。
回顧去年歐美各國,以與台灣相仿、老人居多的義大利、西班牙等為例。初期,兩國的死亡率高達7%以上,後來逐漸降至2%。台灣現在的狀況,就類似歐美去年剛爆發的初期一樣,突然出現大量確診者,高風險族群的老人,以及有慢性病的患者很容易受到攻擊而死亡。
建議指揮中心,應同步公布各個年齡層的死亡人數與確診人數,以利於算出各年齡層的死亡率,供外界判讀參考。
再來是,台灣並未進行大量廣篩,很多確診者不知道自己被感染了,才會發生有人在家猝死,或來不及到院死亡的案例。正因為確診者的分母太小,導致死亡率偏高,當更多人出來篩檢後,分母趨近現實,死亡數據才會較為穩定。
唯有透過大量篩檢,才能盡快找出無症狀或輕症感染者,早期辨識,提早進行監測或治療,避免發生因呼吸急促而死亡的案例,也可以杜絕這些人繼續在社區傳播。
美國紐約就曾經針對疫情期間的產婦做調查,發現有15%是確診者,這15%當中,八個人裡面,僅一位有症狀,其他均無症狀。顯見無症狀比例不低,成為防疫的死角。
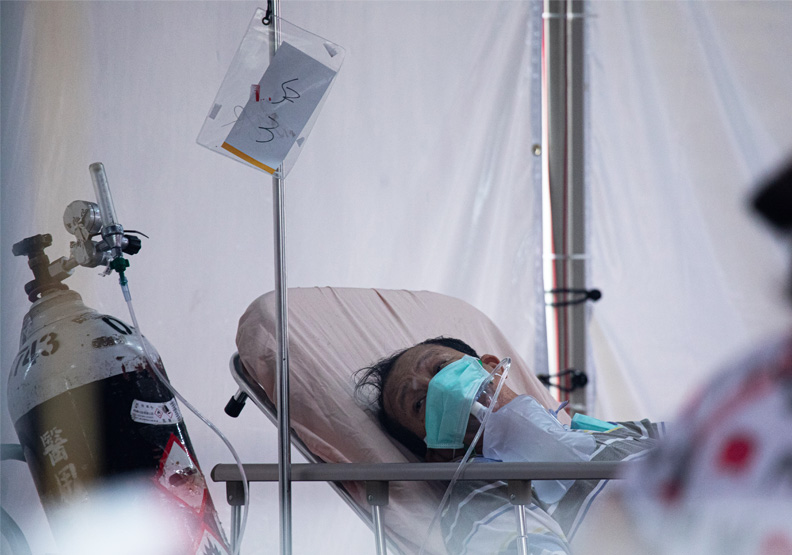
降低篩檢費用、配置血氧機、雲端通報系統三管齊下
但,台灣目前的篩檢率仍偏低,以確診案例居多的新北市為例,從5月19日至6月7日,總計篩檢11萬224例,僅是全市人口的2.74%。
目前,新冠確診方式仍以PCR(核酸檢測)為準。建議政府可以盤點全國的篩檢資源,調度運用中南部的檢驗機構,將北部重災區的部分篩檢需求,透過代檢機制,送到中南部處理。當全國的篩檢量能有效運用也持續提升時,現階段不符合公費篩檢的民眾,也能藉由量能大開的自費篩檢,了解自己是否染疫?免於擔心受怕。
不過,由於台灣的快篩或PCR價格都遠高於國際行情,建議政府應協調生技業者,調降篩檢藥劑費用,減輕民眾與政府的財政壓力,並廣設篩檢站,提高企業、個人篩檢的意願,才能加快篩檢的速度及量能。
至於,為何死亡時間縮短至八天,跟過去從發病到死亡約一至兩星期的經驗完全不同。因為這一株病毒非常頑強厲害,尤其是攻擊呼吸道,棘手的是,很多人完全不知道自己缺氧,等到呼吸窘迫時,已來不及反應。至於,為何確診者完全無知覺自己缺氧,學術界仍未確認出原因。
以前,治療病毒感染所導致的急性呼吸窘迫症候群,給予呼吸器治療後三天,都能看到氧合作用明顯改善,但,新冠肺炎至少要等一星期才逐漸改善,如果病患能撐過去,就會逐漸康復,撐不過去,就可能終至死亡。
目前,政府積極進口醫治新冠的藥物,包括緊急採購4000人份的複合單株抗體藥物(川普使用的藥物),提供具有重症風險因子的輕中度確診個案使用,以降低轉為重症需住院之風險,協助紓解重症醫療量能。
由於醫院的量能有限,新冠確診者依嚴重度採分流收治。確診者可能居家隔離,建議應由政府發給血氧機、建立雲端通報系統,類似SARS期間,設置的手機回報系統,讓確診者量測血液含氧量,如果接近94%時,通報系統可發出警訊提醒監控端,派遣救護車載往醫院醫治,這樣應能避免造成猝死的憾事。
提醒在家隔離的確診者不要過於驚慌,當血氧到94%時,不會馬上掉到70%,打119急救仍有時間醫治,重點仍在於隨時監測血氧,提早發現警訊,儘快就醫。
總而言之,重中之重,就是在社區感染到處開花時,需要大量廣篩,傾全力找出被感染者,避免發生死後才被確診或猝死的憾事,也要嚴防外籍移工持續傳染。而全民應盡快施打疫苗,台灣才能早日度過危機。