關於重複感染這件事情,其實有可能會增加疾病嚴重程度,大家觀念真的要改。遇到疑似重複感染,要積極處理,拋棄過去三個月內不匡列的舊觀念。
我們來看看華盛頓大學這一篇近期在Review的預印本,是搜集 2020 年 3 月 1 日至 2021 年 9 月 4 日,抽樣自美國退伍軍人健康管理局(VHA)電子健康數據庫。共 310,223 人至少有一次確診,30天內死亡者排除不計,第一次感染 30 天後六個月內,有 3萬8,926 人再次感染,而 25萬7,427 人僅首次感染。
並以同期間 5,39萬6,855 名未曾感染者作為對照組,觀察項目有全因死亡率、急性期的嚴重程度(包含入住ICU)、後遺症,以及各器官系統疾病。另外也有觀察門診就診次數、住院就診次數、特定藥物使用、檢查與醫療保險的使用等。
這些觀察於2022年4月4日截止。(所以其實這些案例有搜集到OMC時期的影響,可是這樣就不會有OMC BA.1–5譜系彼此間重複感染的觀察)
結果顯示
再感染者中,3萬6,417人(12.29%)2次感染,2,263人(0.76%)3次感染,246人(0.08%)4次以上感染。
第一次和第二次感染之間的時間中位數是 79 天(IQR:48–119),第二次和第三次之間的時間分佈是 65 天(43–97)。
與首次感染者相比,再感染者的『全因死亡』:
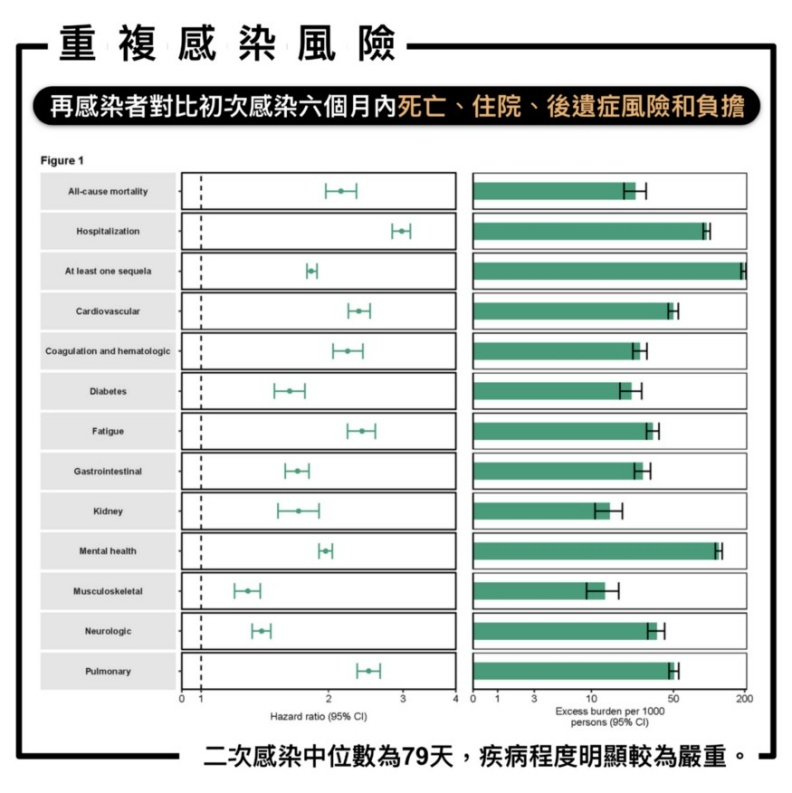
風險增加,風險比(HR)2.14;95% 信賴區間(CI):1.97–2.33,額外負擔增加,6個月內發生率差異估計為 23.8/1000人(95% CI: 18.9–29.2)
再次感染的人『住院風險』:
風險也增加 HR 2.98(2.83–3.12);額外負擔,6個月內發生率差異估計為 95.47/1000人(89.17–102.03)。
至少發生一種後遺症:

風險增加 HR 1.82(1.78–1.88) ;額外負擔,6個月內發生率差異估計為196.2/1000人(186.57–205.87)
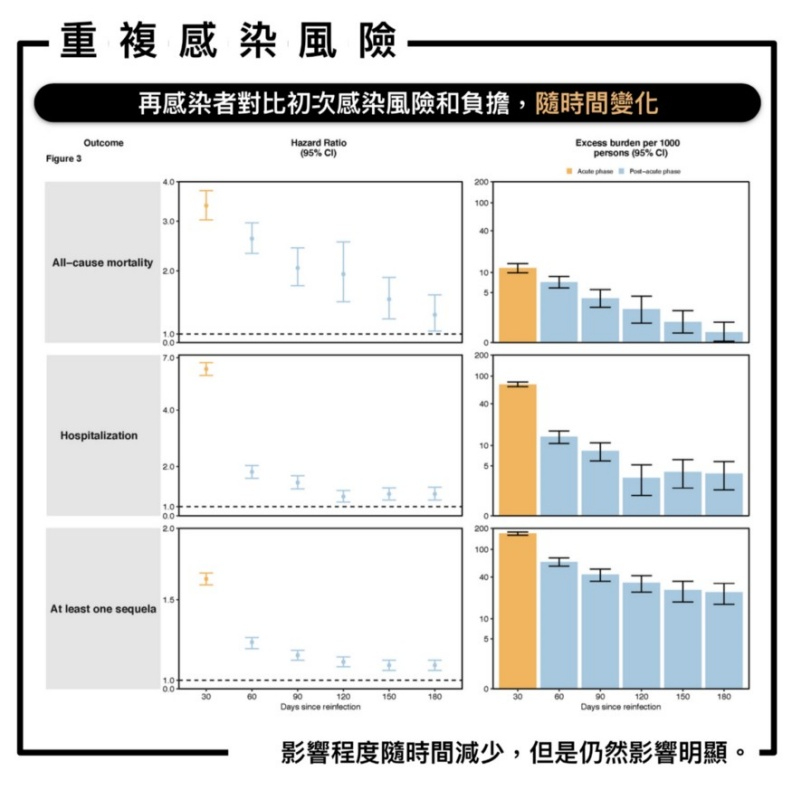
再感染的急性後階段(感染30天後)全因死亡率、住院和至少一項後遺症的風險和額外負擔隨著時間的推移逐漸減弱,但六個月內影響仍然很明顯。
通過器官系統檢查後遺症也表明,所有器官系統的風險和額外負擔增加。同樣的趨勢,在依照『接種劑量』分組,組內的觀察也是如此。(分為未施打、施打一劑、兩劑以上,不同組之間作者沒有詳細比較。)
作者在討論是認為:
第一次感染導致的健康受損,可能會導致再次感染後出現不良健康後果的風險增加。
再感染增加急性期和急性後的風險,即使在『完全接種』的人群中這一點也很明顯。
即使結合自然免疫(來自先前感染)和疫苗免疫,可能也不會消除再感染後對健康造成不利影響的風險。
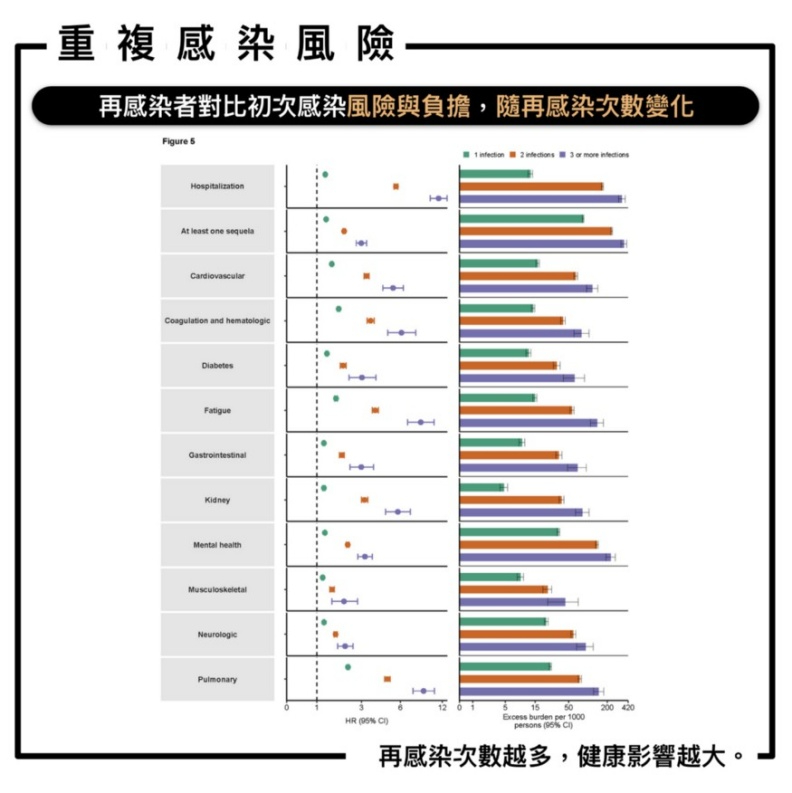
其實國外之前就面臨這個議題了。從重複感染的中位數,有可能會在兩個月左右發生,所以第一線人員發現有民眾懷疑自己再度感染,不要以過去的觀念,三個月內不匡列等等拒絕相關處理與開單。
從這一篇也看來,重複感染對長者是相當大的挑戰。這一篇是對長者,未來也會針對小孩(因為再感染率更高),還有整體變成OMC時代時,是否數據會有更明顯的變化?我想這些與先前提到英國有一篇預印本的趨勢一致。
在先前有接種、有感染BA.2而『住院』的確診者(脆弱族群),不若一般社區族群有泛OMC反應,脆弱族群族群效價面對BA.4/BA.5抗體效價降低為1/5-1/6。
台灣在一波 BA.2 肆虐之後,會不會來一波BA.5的侵襲?
有些長者感染 BA.2 沒什麼症狀,逃過上一次,不代表對下一次就可以『坦然以對』,健康風險看來會累積,還是趕快把該打的第四劑打完吧!
觀察疫情來了,就要減少活動,能不感染就不要感染了!
※本文由姜冠宇醫師整合手記授權提供,原文請點此:重複感染與疾病嚴重度。
本文章反映作者意見,不代表《健康遠見》立場